我院宋尔卫院士、苏士成教授团队揭示促进T细胞进入肿瘤新策略
【研究背景】
肿瘤免疫治疗是通过激活或恢复机体抗肿瘤免疫反应进行治疗的新策略。目前肿瘤免疫治疗的靶点都是针对机体抗肿瘤反应的不同步骤,例如PD-1/PD-L1抗体针对T细胞杀伤肿瘤细胞步骤;CTLA-4抗体针对T细胞在引流淋巴结的教育和激活步骤;CAR-T针对T细胞识别肿瘤细胞步骤;肿瘤疫苗针对抗原提呈步骤(图1)。近年来,肿瘤免疫治疗取得了重大的突破,但目前只有大约 20-30%患者获益。究其原因,是因为这些免疫治疗的疗效很大程度上依赖于肿瘤浸润淋巴细胞的水平,也就是肿瘤的免疫冷、热表型。只有当具有抗肿瘤效应的 T 细胞可以迁移并浸润至肿瘤内部时,免疫治疗才可发挥作用。大量研究报道,乳腺癌等实体肿瘤表现为无或极少T细胞浸润的免疫抑制微环境,更重要的是,即便有T细胞浸润也是以促肿瘤的Th2或者Tregs为主。对于其潜在机制,既然研究主要认为幼稚T细胞更多地被诱导分化为免疫抑制的T细胞(Treg, Th2),抗肿瘤的CTL和Th 1更易被诱导凋亡等。除此之外,是否还存在着其他调控肿瘤T细胞亚群数量尚不清楚,特别是抗癌/促癌T细胞亚群迁移到肿瘤能力是否有差异目前缺乏报道,及其内在的机制未明。在免疫治疗中,唯一没有效药物覆盖的就是T细胞迁移至肿瘤的步骤(图1),因此,探索如何将免疫“冷”肿瘤转化为“热”肿瘤, 改善免疫治疗的效果,是目前抗肿瘤免疫治疗领域的热点和难点。

图一 肿瘤免疫治疗的原理(图来自于Immunity 39(1):1-10, 2013)
【主要发现】
本研究团队发现,肿瘤微环境中,抗肿瘤淋巴细胞(Th1和CTL)浸润少、免疫抑制型淋巴细胞(Th2)浸润多的患者预后明显较差,而造成这一现象的原因之一,是Th1和CTL迁移到肿瘤局部的能力明显弱于Th2细胞。进一步研究发现,这并不依赖于趋化因子及其受体的表达水平,而是因为CTL和Th1细胞中IFNγ-STAT1通路激活转录大量的RGS1(regulator of G-protein signaling 1),抑制了趋化因子受体的功能。RGS1作为GTP酶激活蛋白(GTPase accelerating proteins, GAP),与Th1和CTL上多个G蛋白偶联受体(G protein-coupled receptor, GPCR)结合,加速Gα亚基上的GTP水解成为GDP,使下游通路的进入失活状态,抑制了钙离子内流及ERK和AKT信号通路,使CTL和TH1的迁移及生存受损。而Th2细胞中,STAT1活性低,RGS1转录少,TH2细胞的迁移能力未受影响,此消彼长,是乳腺癌形成抗肿瘤T细胞浸润少、促肿瘤T细胞浸润多这一免疫“冷”表型的重要原因之一。
研究者发现接种了病人来源的移植瘤(PDX)的小鼠在接受沉默RGS1的CTL回输后,其迁移至肿瘤局部的能力明显增强,肿瘤由“冷”变“热”,有效抑制肿瘤的生长。同时联合运用免疫检查点抑制剂 PD-L1单抗,疗效较单独使用 PD-L1 抑制剂更好。
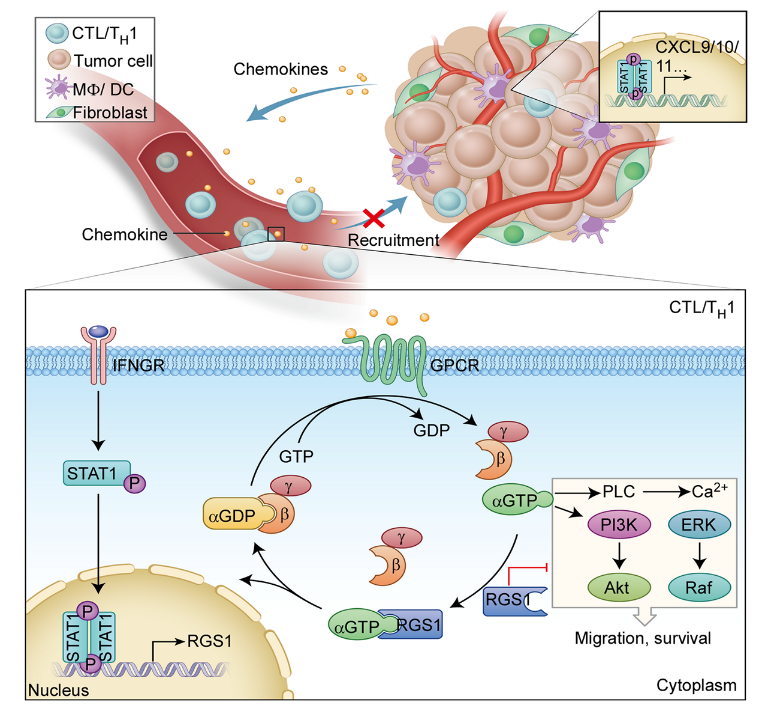
图二 RGS1抑制抗肿瘤淋巴细胞(CTL, Th1)迁移至肿瘤局部的机制示意图
【研究意义】
本研究团队发现了促进T细胞迁移至肿瘤局部的新策略,RGS1通过抑制抗肿瘤T细胞的迁移造成免疫“冷”肿瘤的形成。RGS1是一个新的免疫治疗靶点,靶向RGS1可促进T细胞迁移并改善免疫治疗疗效。
我院宋尔卫院士、苏士成教授团队在Nature Immunology杂志在线发表题为“Targeting regulator of G protein signaling 1 in tumor-specific T cells enhances their trafficking to breast cancer”的研究成果。该研究成果发现CTL和TH1细胞中IFN-STAT1通路转录上调了RGS1,RGS1抑制了CTL和TH1细胞迁移至肿瘤的能力。这一发现提示靶向RGS1可增加抗肿瘤T细胞的浸润,抑制肿瘤生长,并增强免疫治疗的效果。宋尔卫院士、苏士成教授是本论文的共同通讯作者,黄迪医师、陈雪曼博士后、曾欣博士是本文的共同第一作者。
论文链接:






 粤公网安备 44010402003003号
粤公网安备 44010402003003号 